Dikke darm operatie
Chirurgie
Inleiding
Binnenkort ondergaat u een dikke darmoperatie. Met uw behandelend arts is afgesproken dat u deelneemt aan een versneld herstelprogramma dat in principe 4 tot 6 dagen duurt. Het doel van dit programma is om te zorgen dat u snel hersteld bent van de operatie. Hierdoor kunt u eerder het ziekenhuis verlaten en uw normale leven weer hervatten.
U heeft een actieve rol in uw eigen herstel. Direct na de operatie start u met drinken, eten en bewegen, dat zorgt voor een sneller en beter herstel.
In deze folder informeren wij u over de darmoperatie, uw opname, de leefregels na de operatie en de rol van de stomaverpleegkundige.
Heeft u vragen? Dan kunt u deze altijd stellen aan uw arts, de verpleegkundigen op de afdeling of (indien van toepassing) aan de stomaverpleegkundige.
Krijgt u een stoma? Dan krijgt u ook te maken met de stomaverpleegkundige. Meer informatie over de stomaverpleegkundige vindt u in folder ‘CHI003 Stomaverpleegkundige’.
Meer informatie over de dikke darm
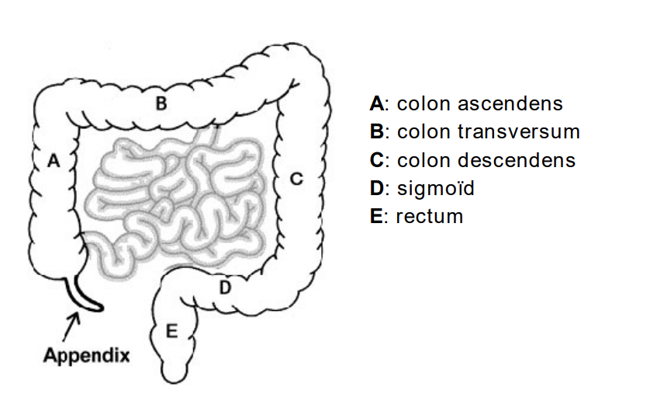
Ons voedsel komt via slokdarm, maag en dunne darm terecht in de dikke darm, het laatste deel van ons spijsverteringskanaal. Hier vinden de laatste processen van de spijsvertering plaats en wordt de ontlasting ingedikt doordat er water aan onttrokken wordt. Deze functie kan ook nog goed vervuld worden wanneer een groot deel van de dikke darm is verwijderd.
Rechtsonder in de buik gaat de dunne darm over in de dikke darm. Het deel dat naar beneden dood loopt noemen we het coecum met daaraan vast de blinde darm of appendix (zie figuur 1). Van hieruit naar boven begint de dikke darm met het opstijgende deel (A: het colon ascendens).
Nabij de lever (rechtsboven in de buik) gaat de dikke darm over in het dwarsverlopende deel (B: het colon transversum), dat onder de maag langs naar links verloopt. Nabij de milt gaat de dikke darm over in het afdalende deel (C: colon descendens), dat in de linkeronderbuik een S– bocht maakt (D: sigmoïd). In het kleine bekken gaat het sigmoïd over in de endeldarm (E: het rectum) die eindigt bij de sluitspier, de anus.
Wat kunnen de klachten zijn
De klachten bij afwijkingen aan de dikke darm zijn sterk afhankelijk van de aard en de plaats van de afwijking.
De volgende klachten kunnen optreden:
- veranderingen in de regelmaat van de stoelgang;
- bloed of slijm bij de ontlasting;
- verstoppingen en afwisselend verstopping en dan weer diarree;
- het gevoel ontlasting te moeten krijgen terwijl er niets of niet veel komt;
- een onbestemd gevoel of soms vage pijnklachten in de buik;
- gewichtsverlies;
- verminderde eetlust;
- bloedarmoede.
Soms hebben mensen in het geheel geen klachten en wordt darmkanker bij toeval gevonden of in het kader van het bevolkingsonderzoek of onderzoek bij familiare aanleg.
Waarom een dikke darmoperatie
Een operatie kan nodig zijn bij een ontsteking of bij een gezwel. Bij ontstekingen hangt het van de ernst en de soort van ontsteking af welke operatie nodig is. Bij een gezwel is het soort operatie vooral afhankelijk van de aard en plaats van het gezwel. Overigens kan een gezwel goed- of kwaadaardig zijn.
Daarnaast zijn er ook nog andere zeldzame afwijkingen, waarvoor een dikke darmoperatie nodig kan zijn.
Hoe verloopt de operatie
Er zijn veel soorten operaties mogelijk. Het type operatie is afhankelijk van de oorzaak en plaats van de afwijking in de dikke darm. De chirurg bespreekt dit met u.
Anastomose
Nadat het aangedane darmdeel is verwijderd zal de chirurg altijd proberen de resterende darmdelen weer met elkaar te verbinden. Zo’n verbinding noemen we een anastomose of naad. Enkele voorbeelden ervan ziet u op de tekeningen in figuur 2.
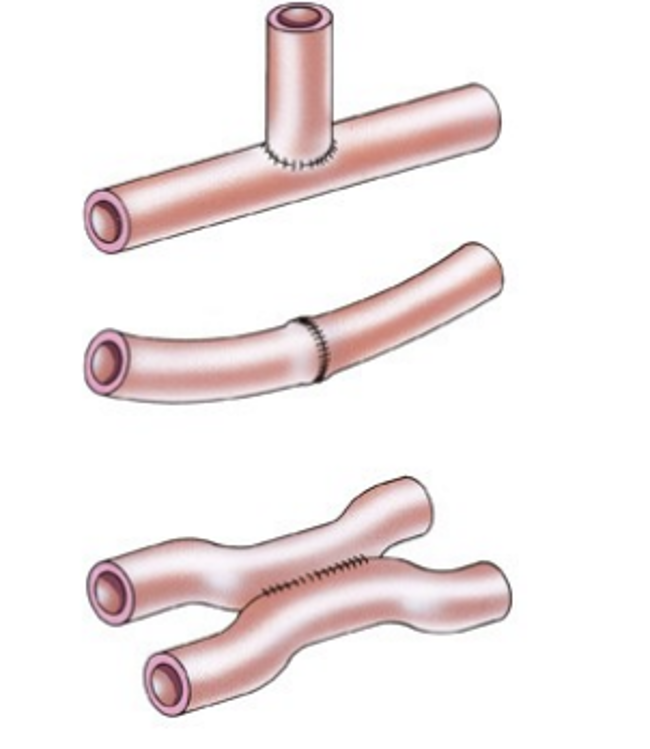
Stoma
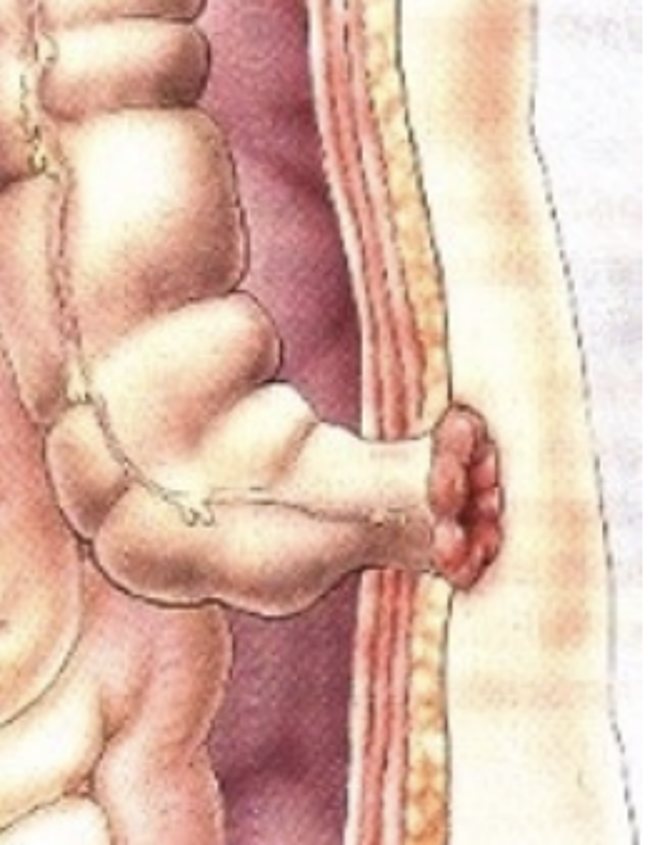
In bepaalde situaties is het aanleggen van een tijdelijke of blijvende stoma echter nodig (zie figuur 3).
Reden om een stoma aan te leggen:
- De darmwand is kwetsbaarder (bijv. door de radiotherapie of slechtere doorbloeding) waardoor er een grotere kans bestaat op een naadlekkage. Om dit te voorkomen wordt er een tijdelijke stoma aangelegd.
- Het kan ook zijn dat de nieuwe naad toch gaat lekken. In dat geval zal tijdens een nieuwe operatie de naad ontkoppeld worden en een stoma aangelegd worden.
- Zit de afwijking heel laag in de darm, nabij de anus, dan kan het zijn dat er geen anastomose meer gemaakt kan worden omdat ook de anus moet worden weggenomen. De chirurg legt dan een blijvend stoma aan.
Stomaverpleegkundige
Als de chirurg verwacht dat hij een stoma aan zal moeten leggen, verwijst hij u naar de stomaverpleegkundige voor verdere voorlichting en begeleiding. Meer info over de stomaverpleegkundige vindt u in folder ’CHI003 Stomaverpleegkundige’.
Darmvoorbereiding
Soms is het nodig dat de darm voor de operatie leeg moet zijn. Het ledigen van de darm noemen we de darmvoorbereiding. Dat kan met laxeermiddelen, al dan niet met een endeldarmspoeling (klysma) of door de darm volledig te spoelen (lavage). Als dit nodig is, zal de chirurg u hierover informeren.
Opname
Uw opname duurt in principe 4 tot 6 dagen. Kijk voor meer informatie op onze website www.st-anna.nl/opname-chirurgie.
Mogelijke complicaties
Een operatie is nooit zonder risico’s. Ook bij een operatie aan de dikke darm kunnen complicaties optreden als trombose, longontsteking en nabloeding. Bij een dikke darmoperatie zijn specifiek ook de volgende complicaties mogelijk:
Ileus
Een ileus is een verstoring in de passage van voedsel door de darm. Deze verstoring kan veroorzaakt worden door een plaatselijke afsluiting van de darm of doordat de darmen helemaal stilliggen. Voedsel kan het lichaam dan niet als ontlasting verlaten, waardoor u misselijk kunt worden. Het kan zijn dat u hierdoor een neusmaagsonde moet krijgen. Dit kan soms enkele dagen duren.
Naadlekkage
Groeit de darmnaad (de anastomose) niet goed vast, dan kan deze gaan lekken en is meestal een tweede operatie noodzakelijk. De anastomose wordt daarbij losgemaakt en u krijgt een stoma.
Wondinfecties
Deze komen bij de dikke darm vaker voor dan bij andere operaties en zorgen voor een vertraagde genezing van de wond. Het kan zijn dat u daardoor langer in het ziekenhuis moet blijven. In sommige gevallen wordt de huid na een dikke darmoperatie opengelaten om wondinfecties te voorkomen.
Impotentie of problemen met ledigen van de urineblaas
Bij de mannen die een uitgebreide endeldarmoperatie hebben ondergaan treedt soms impotentie op. Bij deze operaties is het soms niet te vermijden dat de zenuwen naar de geslachtdelen en blaas worden beschadigd. Als gevolg van deze zenuwschade kan ook een stoornis optreden bij het ledigen van de urineblaas. Soms zijn dergelijke stoornissen op dit gebied van tijdelijke aard.
! Bent u man en heeft u een kinderwens? Bespreek dit dan vóór de operatie met de chirurg.
Prehabilitatie
Prehabilitatie is een trainingsprogramma voorafgaand aan uw operatie met als doel om uw conditie te verbeteren. Door de conditie te verbeteren wordt de kans op complicaties (zie pagina 7) verminderd en zult u sneller herstellen.
Het programma bestaat uit:
- Verbetering van de lichamelijke conditie door conditie- en krachttraining;
- Eventuele voedingsondersteuning met extra eiwitten en vitamines;
- Ondersteuning bij het (tijdelijk) stoppen met roken (indien van toepassing);
- Mentale ondersteuning door alle zorgverleners en indien nodig door een psycholoog
De inhoud van het programma wordt op maat gemaakt. U kijkt samen met de gespecialiseerd verpleegkundige (casemanger) of het programma voor u van toegevoegde waarde kan zijn en welke onderdelen van toepassing zijn. Hierbij wordt er rekening gehouden met uw huidige conditie en uw leeftijd waardoor het programma voor iedereen geschikt is.
Het trainingsprogramma duurt ongeveer 4 weken. Sneller opereren heeft geen extra voordelen op bijvoorbeeld de genezingskans of het verdere herstel. Het werken aan uw lichamelijke conditie heeft wél effect op het herstel na de operatie.
Een goede conditie zorgt voor:
- Betere uitkomsten van uw behandeling
- Minder kans op complicaties
- Beter en sneller herstel
- Kortere opnameduur
Inhoud programma
1. Verbetering van de lichamelijke conditie
Om uw conditie te verbeteren of op peil te houden is het van belang dat u niet stil gaat zitten. U verliest dan namelijk snel spiermassa wat belangrijk is voor uw herstel.
Afhankelijk van uw conditie wordt er gekeken of behandeling door de fysiotherapeut wenselijk is. Wanneer dit het geval is heeft u in de eerste week een intake bij de fysiotherapeut om het programma samen te stellen. Vervolgens heeft u 2x per week een afspraak in de trainingsruimte om onder begeleiding van de fysiotherapeut te oefenen.
Op de dagen dat u geen training heeft dient u thuis oefeningen te doen. De fysiotherapeut zal u hier verder over informeren.
2. Voeding
Het is van groot belang dat u in de aanloop naar de operatie de juiste voeding inneemt. Met name eiwitten zijn erg belangrijk. Eiwit is namelijk de bouwstof van het lichaam. Door voldoende eiwitten binnen te krijgen beperkt u de afname van spierkracht, conditie en weerstand. Hierdoor zal het herstel sneller verlopen en zal uw lichaam beter reageren op de behandeling.
De diëtist zal u eventueel tips geven over hoe U uw voedingsinname kunt verbeteren.
Tip: Op de website https://www.eiwitrijkerecepten.nl/ vindt u recepten van gerechten die veel eiwitten bevatten.
3. Stoppen met roken
Roken zorgt voor een hogere hartslag en bloeddruk. Ook neemt het zuurstofgehalte in uw bloed af. Zuurstof in het bloed en een goede bloedcirculatie zijn nodig om wonden en de darmaansluiting goed te genezen. Het is daarom aan te bevelen om (tijdelijk) te stoppen met roken.
Het stoppen met roken heeft namelijk al direct een positief effect op uw behandeling:
- na drie dagen is de koolmonoxide uit uw bloed verdwenen. Uw doorbloeding wordt dan beter en uw bloeddruk daalt;
- na drie dagen tot twee weken wordt uw ademhaling beter en hoest u minder waardoor de kans op een longontsteking kleiner wordt.
- na twee tot vier weken krijgt u meer energie en een beter uithoudingsvermogen. Hierdoor zal het herstel sneller verlopen.
Om u te helpen heeft het Anna Ziekenhuis een rook-stop-polikliniek. Op de rookstoppoli van het Anna Ziekenhuis krijgt u zorg op maat. U krijgt persoonlijk advies, begeleiding en ondersteuning bij het (tijdelijk) stoppen met roken. Bijna alle zorgverzekeraars vergoeden deze behandeling.
4. Mentale ondersteuning
Als u te horen krijgt dat u darmkanker heeft kan er veel veranderen in uw leven en dat van uw naasten. Niet alleen lichamelijk, maar ook emotioneel krijgt u veel te verwerken. De zorgverleners van het Anna Ziekenhuis ondersteunen u tijdens het behandeltraject en zijn het eerste aanspreekpunt bij eventuele vragen. Om de psychische impact bespreekbaar te maken wordt er gebruik gemaakt van een zogenaamde lastmeter. De lastmeter vult u samen met uw casemanager. Vervolgens gaat u samen na op welk vlak er behoefte is aan ondersteuning, eventueel door gespecialiseerde hulp zoals een maatschappelijk werker of psycholoog.
Wat verwachten we van u
Een goede conditie zorgt ervoor dat u sneller herstelt. Werk hier al voor de opname aan. Eet gezond (veel groente en fruit) en beweeg voldoende.
Rookt u? Probeer dan te stoppen, of in ieder geval al te minderen. Na de operatie is het belangrijk om snel weer in beweging te komen. De verpleegkundigen bieden hierbij ondersteuning. Als het nodig is, krijgt u hulp van een fysiotherapeut.
Na 4 tot 6 dagen bent u zo mobiel dat u regelmatig over de gang loopt en het grootste gedeelte van de dag in een stoel kunt zitten.
Uw partner of naaste
We proberen uw partner of naaste ook goed op de hoogte te brengen en te houden, zodat zij u goed kunnen ondersteunen bij de voorbereidingen op de operatie en uw herstel. Neem uw partner of naaste, wanneer mogelijk, mee naar uw ziekenhuisbezoeken.
Dag van uw opname (dit is vaak de operatiedag)
Wordt u op de dag van opname ook geopereerd? Dan is het belangrijk dat u nuchter in het ziekenhuis aankomt. Zie de folder ‘Informatie rondom opname en verblijf’.
Gebruikt u medicijnen? Neem dan uw medicijnen en de doosjes mee; de verpleegkundigen kunnen u vertellen welke medicijnen u wel en welke u (tijdelijk) niet mag innemen.
We maken u en uw partner/naaste vandaag wegwijs op de afdeling en bereiden u voor op de operatie.
Voeding
U kunt dagelijks uw eigen voeding samenstellen aan de hand van een voor u samengestelde voedingslijst. De voedingsassistenten en de verpleegkundigen hebben regelmatig contact met de diëtiste. Bent u veel afgevallen
De operatiedag (dit is vaak ook de opnamedag)
Voorbereiding op de operatie
Afhankelijk van welke darmoperatie u krijgt, krijgt u mogelijk nog een klysma (darmspoeling).
Anesthesie
De anesthesist bespreekt met u welke pijnstilling voor u het beste zal zijn. In de meeste gevallen wordt er gekozen voor een PCA pomp met pijnstilling. Deze pomp kunt u zelf bedienen.
Infuus
U krijgt een infuus voor de toediening van vocht en medicijnen. Dit is een dun naaldje dat in een bloedvat wordt ingebracht en dat verbonden is met een zakje vocht.
Als de voorbereidingen klaar zijn wordt u onder narcose gebracht en geopereerd. Na de operatie verblijft u enige tijd op de uitslaapkamer. Zodra u terug bent op de verpleegafdeling belt de verpleegkundige uw partner of naaste.
Na de operatie
U heeft nu verschillende slangetjes in uw lichaam, zoals een infuus en een blaascatheter. Deze zijn nodig om de normale functies van uw lichaam te ondersteunen. De ondersteunende slangetjes worden weer zo snel mogelijk verwijderd. Dit alles is erop gericht om complicaties te voorkomen en een snel herstel te bespoedigen.
Pijnstilling
Na de operatie krijgt u continu pijnstilling via een PCA pomp. Daarnaast krijgt u op vaste tijden van de verpleegkundige pijnstilling in de vorm van een tablet of zetpil. Heeft u toch pijn, geef dit dan duidelijk en tijdig aan, zodat de verpleegkundige in overleg met de arts de pijnstilling kan bijstellen.
Het is van groot belang dat uw pijnklachten uw functioneren niet belemmeren. U moet ongehinderd kunnen ademen en enigszins bewegen. We adviseren u bij hoesten het wondgebied te ondersteunen met uw hand of met een klein kussentje.
Drain
In de wond is mogelijk een drain aangelegd. Dit is een slangetje dat in het wondgebied ligt, waardoor bloed en inwendig vocht afgevoerd kunnen worden.
Blaascatheter
Een blaascatheter is een slangetje in uw blaas dat er voor zorgt dat uw urineblaas vanzelf wordt geleegd. Uw urine wordt in een zakje opgevangen.
Fragmininjecties tegen trombose
Na de operatie en tijdens uw verblijf in het ziekenhuis krijgt u injecties met Fragmin: een medicijn dat de kans op trombose sterk verminderd.
Misselijkheid
Het kan zijn dat u misselijk bent of wordt. Vertel dit dan aan een verpleegkundige die u eventueel medicijnen kan geven. U mag proberen vloeibare voeding te nemen. Belangrijk is om te luisteren naar uw eigen lichaam.
Wat verwachten wij van u
Probeer vandaag in elk geval een halve liter te drinken. Dit is belangrijk om de darmbeweging weer op gang te krijgen.
Wij streven ernaar dat u minstens 15 minuten naast het bed, in een stoel komt te zitten. Uiteraard zal een verpleegkundige u ondersteunen. Het is belangrijk dat u na de operatie weer snel uit bed komt, want bedrust is eigenlijk slecht. Het verhoogt de kans op trombose, het belemmert de darmperistaltiek en vermindert het vermogen om goed door te ademen en slijm op te hoesten.
Het herstelprogramma na de operatie
1. Eerste dag na de operatie
U zult vandaag nog hulp van de verpleegkundige nodig hebben bij de lichamelijke verzorging .
Pijnstilling
Heeft u ondanks de pijnstilling pijn? Aarzel dan niet dit te bespreken met de verpleegkundige. Samen met de arts zoeken we dan samen naar een oplossing.
Beweging
Het streven is dat u 3 keer per dag 1 uur in de stoel zit. De verpleegkundigen ondersteunen u bij het in en uit bed komen.
Voeding en drinken
Probeer meer dan 1 liter te drinken, maar ga niets forceren. Zodra u voldoende drinkt, kan het infuus verwijderd worden. U mag normaal eten echter niet in grote hoeveelheden. Beter is om kleine hoeveelheden over de dag te verspreiden. Denk aan 3 maal een kleine maaltijd met daarbij 3 kleine tussendoortjes (ontbijtkoek, beschuit, fruit).
Kunt u nog geen vast voedsel nemen dan krijgt u drinkvoeding.
Stoma
Als u een stoma heeft gekregen, dan verzorgt de verpleegkundige deze. Hij of zij zal u uitleg geven, zodat u zich een beeld kunt vormen van wat er nodig is om het stoma te verzorgen.
Vandaag start u ook met medicijnen die de darmen prikkelen. Dit bevordert de stoelgang (het krijgen van ontlasting). Heeft u een dunne darmstoma (ileostoma), dan krijgt u deze medicijnen niet.
2. Tweede dag na de operatie
Vandaag wordt het wondverband verwijderd en zo mogelijk ook afgelaten. Indien mogelijk worden ook de drains verwijderd. Dit is afhankelijk van de hoeveelheid wondvocht die via de drain afvloeit.
Pijnstilling
De pijnstilling die u krijgt toegediend via een PCA pomp die u zelf kunt bedienen zou voldoende moeten zijn. Als u pijn heeft geef dit dan door aan de verpleegkundige.
Beweging
U komt minimaal 4 keer 1 uur uit bed en zit in een stoel. De verpleegkundigen ondersteunen u hierbij. Tip: houd een boek, tablet of iets anders binnen handbereik, zodat u zich op een plezierige manier kunt ontspannen. Vandaag loopt u door de kamer onder begeleiding van een verpleegkundige.
Voeding en drinken
Probeer minimaal 1,5 liter te drinken. Als dit goed gaat dan kan het infuus worden verwijderd. Forceer niets en bouw het eten langzaam op door wat vaker kleine beetjes verspreid over de dag te eten. Het is belangrijk dat de darmen weer zo snel mogelijk wennen aan voedsel. Het voedsel zorgt er voor dat uw darmen weer goed op gang komen.
Stoma
Heeft u een stoma, dan komt de stomaverpleegkundige bij u langs. Zij neemt nogmaals door hoe u uw stoma kunt verzorgen. Vanaf vandaag mag u het stoma stap voor stap zelf gaan verzorgen. Dit gebeurt uiteraard onder begeleiding van een verpleegkundige. Bespreek al uw vragen en mogelijke twijfels en betrek ook uw partner of naaste hierin. Zo raakt u langzaam gewend aan uw stoma.
3. Derde dag na de operatie
Indien mogelijk wordt vandaag de PCA pomp verwijderd. Als deze verwijderd is mag ook de blaascatheter worden verwijderd. In principe bent u dus vandaag verlost van alle slangetjes die het bewegen belemmeren en kunt u weer gaan oefenen met lopen. Wanneer u het prettig vindt kunt u uw dagelijkse kleding aan.
Beweging
U komt vandaag minimaal 6 uur uit bed. Het in en uit bed stappen zal waarschijnlijk makkelijker gaan. Als het nog niet lukt ondersteunt de verpleegkundige u hierbij. U loopt 2 maal over de gang onder begeleiding van de verpleegkundige.
Voeding
U eet normale maaltijden. Uw darmen functioneren immers het beste wanneer er weer voedsel in komt. Mocht vandaag het eten niet zo goed gaan doe het dan wat rustiger aan, neem in plaats van een maaltijd een drinkvoeding.
Stoma
Als u een stoma heeft, oefent u regelmatig met de verpleegkundige en uw partner of naaste om uw stoma te verzorgen. Is uw ontlasting weer op gang gekomen dan stoppen we met de medicijnen die de stoelgang bevorderen. Het is belangrijk om te weten dat u nog slijm via de anus kunt verliezen, ook al heeft u een stoma. Dit is afkomstig van het operatiegebied.
4. Vierde dag na de operatie
Vandaag kijken we naar uw herstel en bespreken of u naar huis kunt. Alleen als u onvoldoende hersteld bent en ziekenhuiszorg noodzakelijk is, blijft u langer in het ziekenhuis. Uw conditie herstelt immers sneller en u bent eerder in staat om uw normale leefgewoontes op te pakken als u weer thuis bent.
We treffen vandaag de voorbereidingen voor uw ontslag. Van de verpleegkundige krijgt u recepten en een afspraak mee.
5. Vijfde dag na de operatie
Morgen kan het zover zijn dat u al naar huis zou kunnen. Vergeet niet eventuele vragen vandaag nog te stellen aan de verpleegkundigen of de arts. Laat uw partner of familie alvast kleding meenemen die u morgen wilt dragen.
Klaar voor ontslag
U kunt naar huis als:
- u kunt eten (het zullen niet de hoeveelheden zijn die u gewend bent);
- u zelfstandig kunt lopen;
- uw lichaamstemperatuur beneden 38 graden is.
Heeft u een stoma dan is het belangrijk dat u die zelfstandig kunt legen en verzorgen.
Controleafspraak
U krijgt een afspraak mee voor de controle op de polikliniek bij:
- de chirurg en nurse practitioner;
- de stomaverpleegkundige, als u een stoma heeft.
Weer thuis
Thuis zult u nog een tijdje nodig hebben om te herstellen. Het is moeilijk aan te geven hoe lang dat duurt. Het hangt af van de grootte van de operatie, de aard van de aandoening, of er complicaties zijn opgetreden en hoe u zich voelt. Hieronder vindt u enkele richtlijnen en leefregels.
Beweging
Let op: na de operatie mag u de eerste zes weken niet tillen.
Dit is een te grote belasting voor de wond. Bewegen is belangrijk, ga regelmatig rustig wandelen. Luister wel naar uw lichaam en neem op tijd rust. Over het algemeen geldt: dat wat u kunt doen, mag ook. Het hervatten van uw werk en sporten gaat in overleg met uw arts. Uw kleding kan wat strakker zitten omdat uw buik wat opgezet kan zijn.
Douche en wondzorg
U mag gewoon douchen. U mag pas in bad als de wond dicht is en in overleg met de arts. Een pleister op de wond is niet nodig. Als u dit wel prettig vindt, is hier geen bezwaar tegen. Voor een open of lekkende wond gelden andere afspraken. Deze worden door een verpleegkundige met u besproken.
Voeding
De eerste weken kan de eetlust verminderd zijn. U kunt beter een aantal keren per dag een klein beetje eten in plaats van 3x per dag een grote maaltijd. Eet vooral producten met veel voedingswaarde (bruin brood, groente e.d.). Voedingsmiddelen met veel vet of die gasvorming veroorzaken, kunnen hinder geven. Krijgt u ergens last van (bijvoorbeeld van kruidig eten), dan kunt u dit beter even achterwege laten en later nog eens proberen. Veel drinken is belangrijk om verstopping te voorkomen.
Ontlasting
- Door de operatie en verandering in uw eet- en leefpatroon zal uw ontlasting de eerste tijd anders zijn dan dat u gewend was.
- Als een deel van uw dikke darm is weggehaald kan uw ontlasting dunner zijn dan wat u gewend was.
Medicatie
- Thuis mag u uw eigen medicatie weer innemen, tenzij anders vermeld. U krijgt een overzicht mee van uw medicatie en zo nodig nog een recept.
- Zo nodig kunt u bij pijn maximaal 4x daags 1000 mg paracetamol gebruiken. Deze worden niet op recept verstrekt.
Wat te doen bij problemen?
Neem contact op wanneer u de situatie niet vertrouwt of de volgende klachten hebt:
- aanhoudende en /of toenemende pijn;
- braken of misselijkheid, waardoor u weinig of niets kunt eten of drinken;
- koorts hoger dan 38,5 °C graden;
- wond die vurig rood ziet, vies of open is of plotseling is gaan lekken.
Van maandag tot en met vrijdag tussen 08:30 en 12:15 uur:
Polikliniek chirurgie, telefoon: 040 - 286 48 72
Buiten deze tijden en in het weekend:
Spoedeisende hulp (SEH), telefoon: 040 - 286 48 34
Heeft u nog vragen?
Deze informatie is niet bedoeld als vervanging van mondelinge informatie, maar als een aanvulling hierop. Zodat u alles nog eens rustig na kunt lezen.
Heeft u vragen? Dan kunt u bellen naar de polikliniek chirurgie, van maandag tot en met vrijdag tussen 08:30 en 12:15 uur. Telefoonnummer 040 - 286 4872.
Met medische vragen kunt u terecht bij uw behandelend specialist.