Klaplong (pneumothorax)
Longgeneeskunde
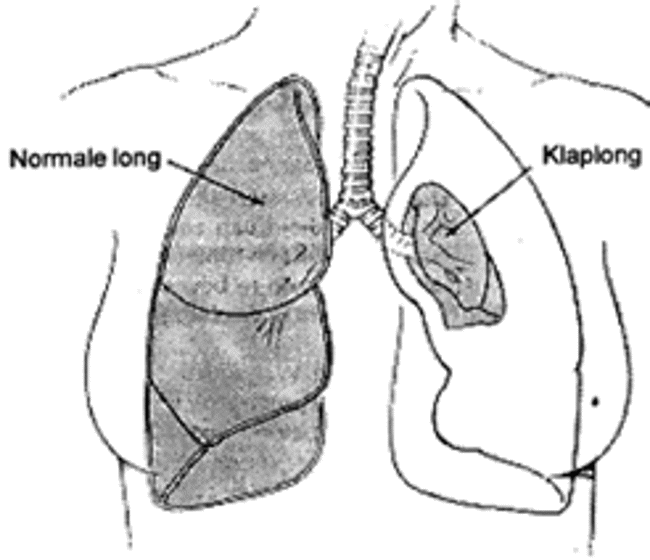
Zowel de longen als de binnenzijde van de borstkas zijn omgeven door een vlies; het long- en borstvlies. Onder normale omstandigheden schuiven dit long- en borstvlies soepel over elkaar. Omdat er tussen de vliezen geen lucht zit, worden de longen als het ware tegen de binnenkant van de borstkas aangetrokken. In de longen ontstaat hierdoor een optimale situatie voor de uitwisseling van zuurstof met het bloed.
Wat is een pneumothorax
Een pneumothorax, ook wel klaplong genoemd, ontstaat wanneer er zich lucht verzamelt in de ruimte tussen het long- en borstvlies in de borstholte. Door deze lucht worden de vliezen van de betrokken long uit elkaar getrokken waardoor de long geheel of gedeeltelijk inklapt. De aandoening komt 4 keer vaker voor bij mannen dan bij vrouwen. Rokers krijgen eerder een pneumothorax dan niet-rokers.
Een pneumothorax ontstaat vaak spontaan, maar ook na een medische ingreep of bij ziekten van het long- en borstvlies kan een pneumothorax ontstaan.
Er zijn verschillende vormen van een pneumothorax:
- spontane pneumothorax
- secundaire pneumothorax
- traumatische pneumothorax
- spanningspneumothorax
De verschillende vormen van een pneumothorax worden onderscheiden naar de oorzaak van de pneumothorax.
Hoe ontstaat een pneumothorax
- Spontane pneumothorax
Een spontane pneumothorax ontstaat als een luchtblaas aan het oppervlak van een long openbarst of als er in een zwakke plek van het longvlies een “lek” ontstaat, waardoor lucht uit de luchtwegen in de borstholte komt. De reden waarom een spontane pneumothorax op een bepaald moment optreedt is niet bekend, maar zou aangeboren of erfelijk kunnen zijn. Deze aandoening komt voornamelijk voor bij lange, dunne en verder gezonde mannen jonger dan 40 jaar, vooral wanneer zij roken.
- Secundaire pneumothorax
Een secundaire pneumothorax wordt ook wel “idiopatische pneumothorax” genoemd. Deze ontstaat als complicatie van een longaandoening, zoals longemfyseem, chronische bronchitis, astma, taaislijmziekte (cystic fibrosis), tuberculose en sommige vormen van longontsteking. De Hydropneumothorax is ook een secundaire pneumothorax die ontstaat door vochtophoping tussen het long- en borstvlies. Dit kan diverse oorzaken hebben. Zoals een ontsteking tussen het long- en borstvlies of ten gevolge van een tumor die zich bevindt tussen de 2 vliezen.
- Traumatische pneumothorax
Een traumatische pneumothorax wordt ook wel “open pneumothorax” genoemd. Deze ontstaat door perforatie van de longvliezen, via een opening in de borstwand. Hierdoor ontstaat een open verbinding met lucht uit de omgeving. Doordat de luchtdruk buiten het lichaam groter is, wordt er bij iedere uitademing lucht de borstholte binnengezogen. Een traumatische pneumothorax kan door een schot- of steekwond, gebroken rib, kortstondige hevige druk op de borstkas zonder perforatie van de longvliezen of als complicatie na een longoperatie optreden.
- Spanningspneumothorax
Een spanningspneumothorax wordt ook wel “ventielpneumothorax” genoemd. Deze ontstaat doordat er tijdens de inademing via een defect in de luchtwegen lucht in de borstholte komt. Dit defect sluit zich bij de uitademing, waardoor de lucht niet meer weg kan. Er is ook ventielwerking mogelijk bij uitwendige perforatie. Hierdoor neemt de hoeveelheid lucht in de borstholte steeds toe.
Wat zijn de klachten bij een pneumothorax
- Moeilijk kunnen ademen, waardoor kortademigheid of benauwdheid optreedt;
- Pijn in de borstholte, rug, schouders, rond het sleutelbeen of zelfs in de buik;
- Blauwige huid op de borst, gezwollen halsaderen en een zwakke, snelle pols;
- Last van een droge hoest;
- Transpireren.
Het ontstaan van een pneumothorax brengt vaak angst met zich mee.
Bij een pneumothorax die langzaam ontstaat, zijn de klachten vaak minder hevig.
Hoe wordt de diagnose gesteld
Jouw arts zal de diagnose pneumothorax stellen op grond van de klachten die je aan hem vertelt. Ook zal hij vragen naar jouw ziektegeschiedenis en volgt er een lichamelijk onderzoek. Bij het lichamelijk onderzoek wordt jouw borst beklopt en zal de arts met zijn stethoscoop luisteren naar jouw ademhaling. Wanneer bij het kloppen een te heldere toon te horen is en bij het luisteren met de stethoscoop een verzwakt of helemaal geen ademgeruis is, zal de arts een pneumothorax vermoeden.
De diagnose pneumothorax moet altijd met een röntgenfoto van de longen worden bevestigd. Op een röntgenfoto is de samengevallen long meestal goed te herkennen.
Wat is de behandeling bij een pneumothorax
Een kleine pneumothorax hoeft niet te worden behandeld en herstelt spontaan. Wel word je aangeraden de eerste dagen rust te houden. Soms word je hiervoor een paar dagen in het ziekenhuis opgenomen.
Regelmatig wordt een nieuwe röntgenfoto van jouw longen gemaakt om te controleren of de long zich spontaan herstelt.
Een grotere pneumothorax moet wel worden behandeld. Hiervoor word je opgenomen in het ziekenhuis, omdat er een drain (slangetje) in de borstholte moet worden gebracht. Deze drain wordt een thoraxdrain genoemd.
Je krijgt een thoraxdrain
Door de lucht die zich tussen het long- en borstvlies heeft verzameld in de borstholte is jouw long ingeklapt. Hierdoor kan hij niet meer optimaal functioneren en kun je kortademig zijn of pijn hebben. Een thoraxdrain wordt ingebracht om de lucht uit de borstholte weg te zuigen, zodat de long zich weer kan ontplooien.
Wat is een thoraxdrain
Een thoraxdrain is een slangetje dat in de borstholte wordt gebracht
wanneer je een pneumothorax heeft. Via dit slangetje wordt de lucht die tussen het long- en borstvlies zit verwijderd. Aan de drain wordt een systeem aangesloten, wat het topaz systeem wordt genoemd. Middels dit systeem kan een bepaalde zuigkracht worden ingesteld om zo de lucht die tussen het long- en borstvlies zit te verwijderen.
Hoe wordt een thoraxdrain ingebracht
Het inbrengen van de thoraxdrain vindt in de meeste gevallen plaats op de afdeling waar je opgenomen bent. Een arts brengt de drain in en een verpleegkundige assisteert hierbij. Eerst zal de arts je in een bepaalde houding plaatsen, die nodig is om de drain makkelijk en snel in te kunnen brengen. Daarna bepaalt hij de plaats waar de drain zal worden ingebracht. Deze plaats tekent hij af met een pen. Daarna wordt de huid rond de insteekplaats gedesinfecteerd (schoongemaakt). Jouw huid wordt met een injectie plaatselijk verdoofd. Vervolgens wordt de drain met een dikke naald (van ± 3 mm) tussen de ribben door ingebracht. Wanneer de arts geen weerstand meer voelt tegen de naald, weet hij dat de naald in de ruimte tussen het long- en borstvlies zit en dat de drain ingebracht kan worden. Het inbrengen van de drain gebeurt via de naald. De drain wordt vastgehecht aan de huid en vastgeplakt om te voorkomen dat deze verschuift.
Hierna wordt het topaz systeem aangesloten op een systeem dat naast jouw bed hangt. Aan het topaz systeem wordt een 'pot' bevestigd wat de lucht en eventueel pleuravocht (vocht tussen de longvliezen) kan opvangen. Door deze pot worden de lucht en eventueel het pleuravocht (vocht tussen de longvliezen) afgezogen en opgevangen.
Het pleuravocht wordt afgezogen om zoveel mogelijk vocht tussen uwlongvliezen te verwijderen. De zuigkracht kan via de topaz worden ingesteld. Hierdoor kan er met verschillende krachten gezogen worden om het vocht te verwijderen of om de long weer op zijn plek te zuigen. Soms wordt een kleine hoeveelheid van het pleuravocht opgestuurd voor onderzoek.
Na het inbrengen van de thoraxdrain wordt een röntgenfoto van de longen gemaakt om te controleren of de drain goed zit. Het inbrengen van een thoraxdrain duurt ongeveer 20 minuten.
Na enige tijd kun je pijn voelen door de thoraxdrain. Hiertegen kun je een pijnstillend medicijn krijgen. Ook kan het zijn dat je door de thoraxdrain moet hoesten.
Kun je bewegen met een thoraxdrain
De thoraxdrain is vastgehecht aan jouw huid en afgeplakt om te voorkomen dat deze verschuift tijdens de bewegingen die je gedurende de dag maakt. je mag daarom afhankelijk van jouw lichamelijke conditie uit bed. Door het gebruik van het topaz systeem word je in jouw bewegingsvrijheid niet beperkt. Het is mogelijk om afhankelijk van jouw lichamelijke conditie te mobiliseren over de afdeling.
Hierna beschrijven we andere mogelijke behandelingen.
Je krijgt een pleurodese
Wat is een pleurodese
Een pleurodese wordt ook wel het “plakken” van de longvliezen genoemd. Bij een pleurodese wordt het longvlies aan het borstvlies geplakt doormiddel van steriele talkpoeder. Deze talkpoeder veroorzaakt een chemische ontstekingsreactie op de vliezen waardoor deze aan elkaar verkleven. Hierdoor wordt het “lek” in de long gedicht.
Waarom krijg je een pleurodese
De kans op herhaling van een pneumothorax neemt af na een pleurodese. Ook kan het zijn dat het “lek” in het longvlies niet vanzelf dicht gaat en de arts daarom besluit een pleurodese te doen.
Een pleurodese kan direct bij de eerste pneumothorax worden gedaan of pas na een herhaling.
Hoe gaat een pleurodese in zijn werk
Wanneer je een pleurodese gaat krijgen moet je 4-6 uur van tevoren nuchter blijven. Dit houdt in dat je niet meer mag eten, drinken en roken. Ook krijg je een naaldje in jouw arm, waardoor voor, tijdens en na de pleurodese medicijnen kunnen worden toegediend.
Een pleurodese vindt plaats op de uitslaapkamer van het operatiecomplex. Omdat het aanbrengen van de steriele talk pijnlijk is, gebeurt dit meestal nadat de anesthesist je rustgevende en pijnstillende medicijnen (een “roesje”) heeft toegediend. De steriele talk wordt via de drain tussen het long- en borstvlies aangebracht en zal direct een chemische ontstekingsreactie opwekken. Als je wakker wordt kun je pijn hebben, hiertegen krijg je pijnmedicatie.
Vaak wordt na de pleurodese de drain meteen verwijderd. Het kan in bepaalde situaties voorkomen dat de drain na de pleurodese nog blijft zitten. De drain zal dan na het inspuiten van de steriele talk worden dichtgezet. Wanneer jouw toestand stabiel is kom je terug op de afdeling.
Indien de thoraxdrain niet wordt verwijderd, zal deze vier uur afgeklemd zijn. Na deze vier uur zal de drain weer open gezet worden. De overtollige steriele talk en nog eventueel aanwezig pleuravocht worden op deze manier afgezogen. Ook zorgt de zuigkracht ervoor dat het long- en borstvlies tegen elkaar komen te liggen. De ontstekingsreacties aan de beide vliezen komen dan tegen elkaar en zullen tezamen genezen. Hierdoor ontstaat een steriele verbinding tussen het long- en borstvlies.
Als reactie op de pleurodese kun je koorts ontwikkelen. Dit zakt geleidelijk aan weer af.
Je krijgt een V.A.T.S
V.A.T.S. (Video Assisted Thorascopic Surgery) is een kijkoperatie in jouw borstkas waarbij met behulp van videobeelden jouw long- en borstvlies worden bekeken. Wanneer een lek in het longvlies niet dicht gaat of je een recidiverende (herhaalde) pneumothorax heeft en een pleurodese geen zin heeft gehad, worden bij een V.A.T.S. het long- en borstvlies aan elkaar vastgemaakt.
Hoe gaat een V.A.T.S.
Een V.A.T.S. vindt plaats op de operatiekamer onder algehele narcose. Een thoraxchirug voert de operatie uit en maakt 3 kleine openingen in jouw huid, waardoor 3 buisjes tussen de ribben worden ingebracht. Hierdoor valt de long samen en de long en longvliezen kunnen geïnspecteerd worden. De 3 buisjes zijn voor de kijkbuis met camera, licht voorinstrumentarium en bijvoorbeeld een nietmachine.
Op het televisiescherm kan de chirurg zien hoe het long- en borstvlies eruit ziet. Ook kan hij vaak een lek zien dat meestal aan de top van de long zit. Dit lekkend longdeel kan dan met een nietmachine worden afgesneden waarmee het lek is gedicht. Tevens kan hij het longvlies gedeeltelijk verwijderen zodat het longvlies ter plaatse vast zal groeien aan de binnenkant van de borstkas. Dit om de kans op een hernieuwde klaplong te verkleinen. Wanneer je een pleuracatheter (dunne thoraxdrain) hebt, wordt deze vervangen door een dikke thoraxdrain. Via deze drain wordt de lucht weer uit jouw borstkas gezogen, waardoor de long zich weer kan ontplooien. Na de ingreep worden de openingen in jouw huid gehecht. De hechtingen mogen na 7 – 10 dagen worden verwijderd.
Als je wakker wordt, lig je op de uitslaapkamer. Na enige tijd kun je pijn voelen door de wond en/of de thoraxdrain. Hiertegen kun je een pijnstillend medicijn krijgen. Na enige tijd ga je weer naar de afdeling.
Als een V.A.T.S. niet lukt kan een grotere snee gemaakt worden om het werkveld te verbreden en volgt een normale operatie in de borstkas.
Een thoraxdrain verwijderen
Wanneer wordt de thoraxdrain verwijderd
Wanneer een thoraxdrain wordt verwijderd is afhankelijk van de reden dat hij is ingebracht. Een thoraxdrain die lucht moet verwijderen blijft zo’n 2 tot 10 dagen zitten, afhankelijk van het “lek” in het longvlies. Wanneer een arts tijdens de controles van de long door middel van doorlichten en/of röntgenfoto’s ziet dat de long goed blijft “aanliggen” (ontplooid blijft) wordt de thoraxdrain verwijderd. Alvorens een thoraxdrain wordt verwijderd wordt hij meestal gedurende een bepaalde periode dicht gezet, om te kijken of er zich geen nieuwe pneumothorax voordoet.
Een thoraxdrain die pleuravocht moet verwijderen kan meestal na 3 à 4 dagen verwijderd worden. Dit is afhankelijk van de hoeveelheid pleuravocht die per 24 uur via de drain afloopt. Wanneer een thoraxdrain gedurende 24 uur minder dan 150 – 200 ml afloopt en de arts gecontroleerd heeft of er inderdaad geen pleuravocht meer zit, zal de thoraxdrain worden verwijderd. De controle op aanwezigheid van pleuravocht kan een arts op verschillende manieren doen:
- doorlichten;
- het maken van een röntgenfoto;
- door te proberen of er nog vocht opzogen kan worden uit de drain via een spuit.
Hoe wordt de thoraxdrain verwijderd
Het verwijderen van de thoraxdrain vindt plaats op de afdeling waar je opgenomen bent. Een arts verwijdert de drain en een verpleegkundige assisteert hierbij. Eerst zal de arts jou in een bepaalde houding plaatsen, die nodig is om de drain makkelijk en snel te verwijderen.
Wanneer bij jou de thoraxdrain gehecht is zal de insteekplaats rond de drain ontsmet worden. Met een klein mesje wordt de hechting doorgesneden en verwijderd. Dit kan een vreemd kriebelend gevoel geven.
Alvorens de arts de drain verwijdert, zal hij jou vragen ontspannen te blijven ademen. De drain wordt voorzichtig uit jouw lichaam getrokken. Dit kan pijnlijk zijn.
Wat gebeurt er met de draininsteekopening na verwijderen van de thoraxdrain?
De verpleegkundige die de arts heeft geassisteerd tijdens het verwijderen van de thoraxdrain zal de draininsteekopening verbinden met betadinezalf en een absorberend verband. De betadinezalf zorgt ervoor dat de draininsteekopening dicht gaat en tevens goed gedesinfecteerd wordt. Dit verband moet tot de volgende ochtend blijven zitten. De volgende dag wordt het wondje gecontroleerd en zal de verpleegkundige beslissen of er nog betadinezalf op moet of dat een pleister voldoende is. Als het wondje dicht is, hoeft er geen pleister meer op.
Ontslag uit het ziekenhuis
Wanneer een thoraxdrain verwijderd is, zal de arts beslissen wanneer je naar huis kunt. Soms zal de arts je nog doorlichten voordat je naar huis gaat.
Wat zijn de leefregels thuis na een pneumothorax
Door kracht op de longen en drukverschil bestaat de kans dat de pneumothorax weer opnieuw optreedt. Daarom gelden de volgende leefregels:
- Tot aan de eerst controle bij de longarts, na ongeveer vier tot zes weken, dien je heel voorzichtig te zijn met bukken en tillen. Dit houdt in dat je geen zware dozen, kratten e.d. mag tillen; ook wordt het afgeraden kleine kinderen op te tillen.
- De eerste zes tot acht weken mag je niet sporten.
- De eerste zes tot twaalf weken mag je geen blaasinstrument bespelen.
- Wanneer je wilt gaan diepzeeduiken moet je altijd overleggen met jouw longarts of dit mag.
Bestaat de kans op een nieuwe pneumothorax
Na zes weken kun je weer jouw normale leven oppakken. Je kunt weer alles doen wat je voor de pneumothorax ook deed. Een uitzondering is dat je niet (meer) mag roken.
Heb je nog vragen?
Deze informatie is niet bedoeld als vervanging van mondelinge informatie, maar als een aanvulling hierop. Zodat je alles nog eens rustig na kunt lezen.
Heb je vragen?
Voor medische vragen: op deze afdeling gebruiken we BeterDichtbij. Dit is een app waarmee je berichten kunt sturen naar je dokter of verpleegkundige. Je krijgt altijd binnen 3 werkdagen antwoord. Als patiënt krijg je een uitnodiging voor BeterDichtbij via e-mail. Heb je die niet gehad of kun je die niet meer vinden? Laat het ons dan weten: loop even langs de polikliniek of vul het contactformulier in op de website.
Je kunt ook bellen naar de polikliniek longgeneeskunde van maandag tot en met vrijdag tussen 08:30 en 12:15 uur. Telefoonnummer: 040 - 286 4871.