Angiografie, dotter- en/of stentbehandeling
Jouw afspraak
Wat aangekruist is, is op jou van toepassing.
Je wordt nog gebeld door een medewerker van Bureau Opname
over de exacte opnamedatum of jouw vervolgafspraak.
Je wordt voor de behandeling verwacht op ………………...dag,
datum: …………………………tijd …………………..
Graag op deze tijd melden aan de receptie bij de hoofdingang van
het ziekenhuis.
Verwachte ontslagdatum:
……………..dag, datum:……………………tussen 9.30 - 11.00 uur
Je komt binnenkort voor een angiografie/dotterbehandeling/stentplaatsing in het Anna Ziekenhuis. Je wordt hiervoor opgenomen in het ziekenhuis. Hier lees je informatie over de gang van zaken rondom dit onderzoek/behandeling. Ook worden de verschillende behandelingen kort toegelicht.
Wat is een angiografie
Het afbeelden van de slagaders door middel van katheters (dun, hol slangetje) en contrastmiddel.
Voorbereiding
De contrastvloeistof die bij het onderzoek wordt gebruikt, verdwijnt uit het lichaam via de nieren. Daarom is het van belang dat de arts weet hoe jouw nierfunctie is. Dit wordt met bloedonderzoek vastgesteld. Is deze waarde niet bekend of is de uitslag ouder dan 6 maanden, dan moet er opnieuw bloed geprikt te worden. Jouw arts zal dit op de polikliniek met jou bespreken.
Als de nierfunctie niet optimaal is, krijg je voorafgaande aan en na het onderzoek vocht toegediend via een infuus. Dit helpt jouw nieren om de contrastvloeistof uit jouw bloed te filteren. Hiermee proberen we te voorkomen dat je nierfunctie achteruit gaat. Je wordt hiervoor enkele uren eerder opgenomen.
- Wanneer je ergens allergisch voor bent, meld je dit dan aan de verpleegkundige op de dag van de opname.
- Het kan zijn dat je voor de ingreep moet stoppen met bepaalde medicijnen. Geef daarom bij jouw specialist aan welke medicijnen je gebruikt. Het wel of niet stoppen van medicatie zal jouw specialist met jou bespreken.
Wat neem je mee naar het ziekenhuis
- Wanneer je medicatie gebruikt, neem je deze voor een etmaal (24 uur) in de originele verpakking mee.
- Nachtgoed, toilettas e.d.
- Iets te lezen e.d.
De dag van het onderzoek/behandeling
- Op de afgesproken tijd meld jij je bij de receptie op de begane grond. Je wordt door onze gastheer/vrouw begeleid naar de afdeling waar je wordt opgenomen. In verband met de voorbereiding is het belangrijk dat je op tijd komt.
- Je mag 2 uur voorafgaande aan de behandeling geen vast voedsel meer gebruiken. Tot een half uur voor de behandeling mag je wel blijven drinken, echter alleen heldere dranken zoals water, thee of bouillon.
- Als met jou is afgesproken dat de behandeling met sedatie plaatsvindt gelden er andere afspraken wat betreft nuchter zijn. Deze zullen met jou besproken worden bij de preoperatieve screening. Bovenstaand punt is dan niet van toepassing!
- Je mag jouw medicatie gewoon innemen, tenzij jouw specialist anders met jou besproken heeft.
- Er worden, op de afdeling waar je opgenomen wordt, gegevens genoteerd zoals bloeddruk, hartslag, lengte, gewicht en temperatuur.
- Als je bloedverdunners gebruikte, kan het zijn dat er bloed geprikt wordt om de waarden te controleren .
- Als jouw lichaamstemperatuur hoger dan 38ºC is, wordt er overlegd met de radioloog of het onderzoek/behandeling kan doorgaan.
- Je wordt verzocht geen sieraden te dragen. Laat deze liever thuis.
- Een bril mag opblijven tijdens het onderzoek/behandeling.
- Contactlenzen, gehoorapparaat en gebitsprothese hoeven niet verwijderd te worden.
- Op de afdeling worden beide liezen ruim geschoren met behulp van een tondeuse door uzelf of een verpleegkundige.
- Er wordt een infuusnaaldje ingebracht in de hand of arm.
- Ga van te voren naar het toilet.
- Jouw eigen kleding moet allemaal uit (ook jouw ondergoed) en je krijgt een ziekenhuisjasje aan.
- Ongeveer een half uur voor de behandeling krijg je een rustgevend tabletje.
- Je wordt in bed door vrijwilligers naar de afdeling radiologie gebracht, waar de behandeling zal plaatsvinden.
- De behandeling vindt zoveel mogelijk plaats op de afgesproken tijd. Soms is het noodzakelijk daarvan af te wijken. Het kan zijn dat je eerder of later geholpen wordt.
Hoe verloopt het onderzoek en de behandeling
De behandeling wordt niet uitgevoerd door jouw eigen specialist maar door een interventie-radioloog. Deze is gespecialiseerd in dit soort behandelingen.
Op de onderzoekskamer moet je vanuit het bed op de smalle onderzoekstafel overschuiven. Je wordt aangesloten op een E.C.G.-monitor. Tijdens het gehele onderzoek houden wij zo jouw hartritme in de gaten. Als je iets onaangenaams voelt (pijn, misselijkheid, jeuk, e.d.) zeg dit dan meteen.
Het onderzoek wordt via een slagader in de lies uitgevoerd. Beide liezen worden gedesinfecteerd en je krijgt een steriel laken over je heen waar je jouw handen onder moet laten liggen in verband met steriliteit. De radioloog geeft een plaatselijke verdoving in de lies. Daarna zal de radioloog in de slagader prikken en een buisje inbrengen. Dat geeft even een drukkend gevoel in de lies. Door het buisje schuift de radioloog een katheter. Hier voel je niets van. Wanneer de katheter op de juiste plaats ligt, spuit de arts contrastvloeistof in om de slagaderszichtbaar te maken.
Je kunt tijdens het inspuiten van het contrastmiddel in heel jouw lichaam een warm gevoel krijgen en het idee hebben dat je plast. Dit gebeurt niet echt! Tijdens het maken van de opnamen kan het zijn dat de radioloog jou vraagt in te ademen en de adem vast te houden. Er worden vanuit verschillende richtingen opnamen gemaakt. Daarom draait de röntgenbuis om je heen en wordt er met de onderzoekstafel geschoven. Het is belangrijk dat je tijdens het maken van de opnamen stil blijft liggen. De gemaakte opnamen worden digitaal opgeslagen in de computer, waardoor bestudering achteraf mogelijk is.
Als het te behandelen gebied voldoende is afgebeeld, beslist de radioloog aan de hand van de bevindingen de manier van behandelen; dotteren, stentplaatsing of een combinatie van beide. Op het moment dat de ballon en/of stent ontplooid wordt, kan het even pijnlijk zijn. De pijn trekt geleidelijk aan weer weg.
Na de behandeling worden opnieuw foto’s gemaakt om het resultaat van de behandeling te controleren.
Het is vooraf lastig te zeggen hoelang het onderzoek/behandeling duurt. Gemiddeld is dat een uur tot anderhalf uur.
Wat is een dotterbehandeling
Een dotterbehandeling is een niet-operatieve ingreep die wordt gebruikt om vernauwde (slag)aders te verwijden. Het is een zogeheten minder invasieve ingreep. Dat betekent dat de behandeling minder zwaar voor de patiënt is dan een operatie van de bloedvaten. Het complicatie risico is aanzienlijk lager. Een dotterbehandeling wordt ook wel angioplastiek of PTA genoemd. Ter plaatse van de vaatvernauwing wordt een ballon opgeblazen in jouw slagader waardoor de vernauwing wordt weggedrukt. Hierdoor komt er weer ruimte in de slagader. Vervolgens laat de radioloog de ballon leeglopen en wordt deze uit het bloedvat verwijderd. Op deze manier kunnen niet alleen vernauwde bloedvaten behandeld worden, maar kunnen ook bloedvaten die over een korter of langer traject zijn afgesloten weer opengemaakt worden.
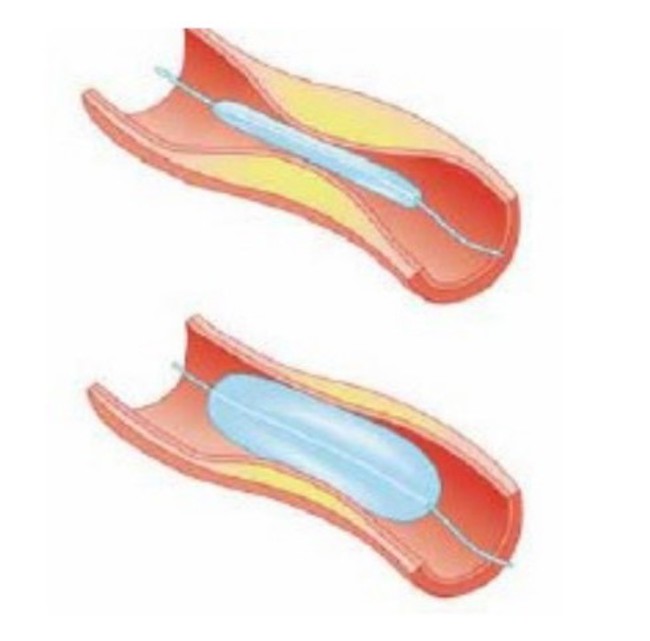
Als de dotterbehandeling onvoldoende resultaat oplevert, kan er besloten worden een stent te plaatsen. Een stent is een dun metalen gaas in de vorm van een koker, dat wordt ontvouwen om de aangetaste slagader open te houden en de bloedstroom te herstellen. De stent blijft in de slagader zitten en groeit na verloop van tijd helemaal in de vaatwand in.
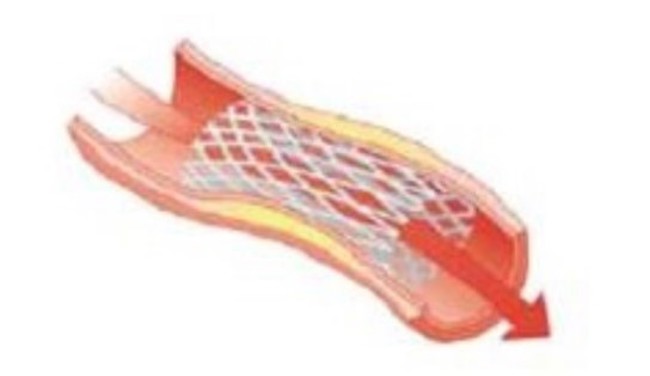
De radioloog zal de uitgevoerde behandeling met jou bespreken. Na de behandeling moet het buisje, wat de radioloog als eerste heeft ingebracht, nog uit de slagader gehaald worden en het gaatje in de slagader nog worden gedicht. Dit kan op twee manieren:
- Drukverband; Er wordt ongeveer 10 minuten stevig op de lies gedrukt met de hand of met een soort klem. Als het gaatje dicht is, krijg je een drukverband.
-
Closure device: Angio-seal™ ; Dit is een systeem waarbij het gaatje wordt afgesloten met een soort ‘plug’. Aan de binnenkant van het bloedvat komt een soort ankertje en aan de buiten kant van het bloedvat komt een speciaal sponsje (collageenpropje). Samen sluiten zij het prikgaatje in het bloedvat af. Deze ‘plug’ lost in 90 dagen op. Je krijgt een kaartje mee waar dit op vermeld staat en je moet dit kaartje gedurende 90 dagen bij jou dragen. De reden hiervoor is dat er in principe binnen deze termijn niet op dezelfde plaats in het bloedvat geprikt mag worden. Soms krijg je ook hier een drukverband.

Als alles klaar is schuif je van de onderzoektafel over in jouw eigen bed en word je terug naar de afdeling gebracht.
De periode na het onderzoek en de behandeling
De verpleegkundige komt regelmatig bij jou langs. De aanprikplaats, bloeddruk en hartslag worden dan gecontroleerd. Heb je na de behandeling ergens last van, meldt dit dan meteen aan de verpleegkundige. Na de behandeling mag je weer alles eten en drinken.
Drukverband: 6 uur bedrust, waarvan 2 uur plat met alleen een kussen onder het hoofd, het been gestrekt. Na deze zes uur zal het verband verwijderd worden.
Closure device: Angio-seal™: 2 uur na de behandeling moet je liggend of met de rugsteun iets omhoog (max. 30 graden) met gestrekt been doorbrengen. Daarna mag je langzaam aan mobiliseren.
Regels voor thuis
De meeste patiënten krijgen na de behandeling een beperkte bloeduitstorting rondom de aanprikplaats. Enige zwelling is ook mogelijk, deze mag echter niet toenemen. Is dat wel het geval neem dan contact op met het ziekenhuis. De bloeduitstorting kan ook naar beneden uitzakken. Na ongeveer 6 weken is de bloeduitstorting helemaal verdwenen.
Wondverzorging
De verpleegkundige heeft de aanprikplaats afgedekt met een pleister. Deze mag je er de volgende dag zelf afhalen. Als het wondje nog niet droog is, moet je er een nieuwe op plakken. Door een vochtige pleister kan infectie van het wondje optreden.
Autorijden/fietsen
De eerste 48 uur mag je zelf niet autorijden of fietsen. Dit verhoogt namelijk de druk op de lies, waardoor het wondje weer kan gaan bloeden. Als je een aanrijding krijgt binnen 2 dagen na de behandeling, loop je het risico dat de verzekeringsmaatschappij jou aansprakelijk stelt.
Lichamelijke activiteit
Wij raden je aan de eerste 48 uur na de behandeling rustig aan te doen. Je mag niet zwaar tillen (>5kg) en ook geen zwaar lichamelijke arbeid doen. Ook is het verstandig rustig aan te doen met traplopen, dit geeft meer druk op de lies. Na deze twee dagen mag je jouw activiteiten weer rustig thuis hervatten. Bouw dit geleidelijk aan op.
Baden/douchen
De eerste week na de behandeling mag je niet in bad, zwemmen of naar de sauna. Je mag wel kortdurend douchen (max. 5min).
Heb je na het lezen van deze regels voor thuis nog specifieke vragen, stel deze dan aan de radioloog na afloop van de behandeling.
Risico’s en complicaties
Bij elke behandeling kunnen complicaties optreden. Een specialist zal dan ook altijd het belang van de behandeling afwegen tegenover de eventuele complicaties. De complicaties die bij deze behandeling kunnen optreden, zal de vaatchirurg met jou bespreken.
Verder nog
Deze informatie is niet bedoeld als vervanging van mondelinge informatie. Als je nog vragen hebt over het onderzoek of de behandeling dan kun je daarvoor terecht bij een van de verpleegkundigen op de afdeling waar je wordt opgenomen, jouw specialist of de radioloog. Je kunt ook een van de volgende websites bezoeken:
www.annaziekenhuis.nl
www.pijnmetlopen.nl
www.hartenvaatgroep.nl
Bij dringende problemen
Bij bijzonderheden na het onderzoek en de behandeling zoals koorts (>38ºC), nabloeden of andere klachten kun je voor overleg bellen naar:
- Afdeling radiologie: 040 - 286 48 32 (ma t/m vr. 8.30 - 17.30 uur)
- Spoedeisende hulp: 040 - 286 48 34 (ma t/m vr. 17.00 - 8.30 uur en in het weekend)